高原太郎氏
Taro Takahara MD, PhD
東海大学 工学部 医用生体工学科 教授
医学博士・放射線科専門医
Professor, Department of Biological Engineering,
Tokai University, School of Biological Engineering
1961年東京生まれ。88年秋田大学医学部卒業。慶応義塾大学医学部小児科で研修後、90年独協医科大学放射線科で研修、92年聖マリアンナ医科大学放射線科に。07年オランダユレヒト大学放射線科客員准教授。10年から現職。
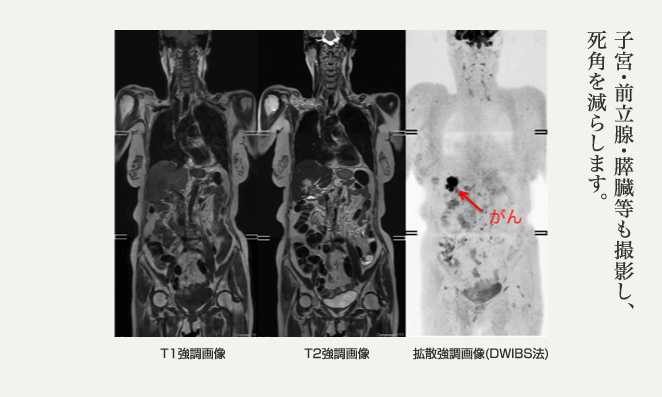
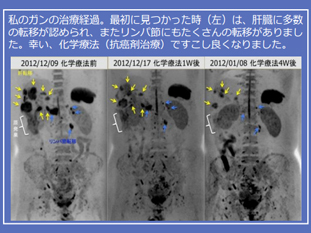
このドックで用いられている全身MRI検査には、拡散強調画像(DWI)と呼ばれる画像が用いられています。これは脳梗塞の画像診断に役立ってきましたが、脳以外の部分への応用に問題がありました。私は2004年にこれを解決し、身体のがんスクリーニングに用いることができるアイデアを得て、DWIBS(ドゥイブス)法として報告をしたしました。このニュースは全国紙の1面掲載となり、後には多数の権威ある英文雑誌にreviewなどで掲載されることとなりました。当時は撮影に1時間以上を要しましたが、最近の技術革新で30分未満となり、広く臨床応用できるようになりました。
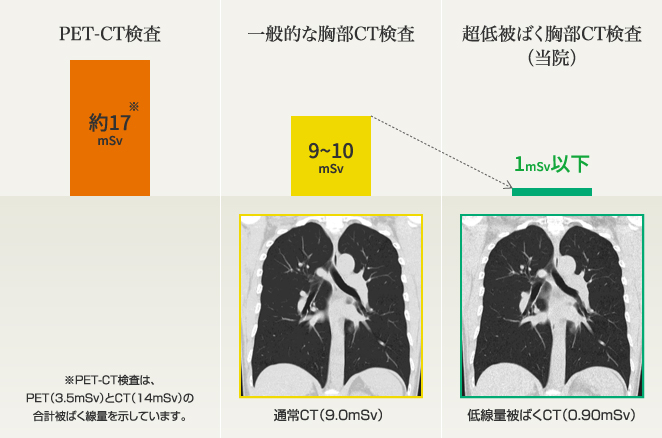
本法は、被ばくゼロでがんスクリーニングができるという、極めて優れた特長を有するのですが、1回だけの検査で画像に写ったものが病変かどうかを識別するのに難しい場合があります。開発者の良心として、また医師として、今まで検診に用いてこなかった大きな理由です。私の開発した方法を用い、すでにドックを始めたところもあるようですが、私には「決して誇大広告はしたくない、商業主義には陥りたくない」という思いが強くあり一線を画しておりました。しかし、今回、父のがん発病をきっかけとして、なんとか解決できないかを改めて真剣に考え、「無被ばくなので繰り返し可能」という特長を活かせば、実用的な精度で解決できることに気づきました。このたび、鈴木一也院長が世界初のドックを設立してくださいましたので、「無被ばく・繰り返し」で皆様の健康を守りたいと考えております。
主な論文・著書
• MRI自由自在(メジカルビュー社)
• Diffusion weighted whole body imaging with background body signal suppression (DWIBS): technical improvement using free breathing, STIR and high resolution 3D display. Takahara T, Imai Y, Yamashita T, Yasuda S, Nasu S, Van Cauteren M. Radiat Med. 2004 Jul-Aug;22(4):275-82.
• Complementary roles of whole-body diffusion-weighted MRI and 18F-FDG PET: the state of the art and potential applications. Kwee TC, Takahara T, Ochiai R, Koh DM, Ohno Y, Nakanishi K, Niwa T, Chenevert TL, Luijten PR, Alavi A. J Nucl Med. 2010 Oct;51(10):1549-58. Review.
• Diffusion-weighted MR neurography of the brachial plexus: feasibility study. Takahara T, Hendrikse J, Yamashita T, Mali WP, Kwee TC, Imai Y, Luijten PR. Radiology. 2008 Nov;249(2):653-60. Epub 2008 Sep 16.
• Whole-body magnetic resonance neurography. Yamashita T, Kwee TC, Takahara T. N Engl J Med. 2009 Jul 30;361(5):538-9.
(他に多数の関連技術英語論文あり)